Justin Paget/Getty Images
În urma infecției cu HPV, 5 femei mor zilnic în România de cancer de col uterin, deși nu ar trebui42 min read
România ocupă primul loc în Uniunea Europeană în ceea ce priveşte incidenţa şi mortalitatea provocate de cancerul de col uterin. Vaccinul anti-HPV şi screening-urile l-ar putea eradica.
Săptămâna trecută am primit un telefon de la medicul de familie. Îl așteptam de vreo doi ani. Dozele de vaccin anti-HPV Human Papillomavirus, virusul care generează O trecere în revistă, aici: wikipedia.org pentru cele două fete adolescente ale mele au ajuns la clinica medicală unde sunt arondate.
La momentul telefonului, mă pregăteam să scot din buzunar peste 3.000 de lei – atât cât costă cele trei doze care trebuie administrate. Suma aceasta este cu 1.000 de lei mai mare decât salariu minim brut pe economie stabilit la începutul anului de autorități și prea puțini români și-o permit, fără a face eforturi materiale considerabile. Iar ca să fie dispuși, totuși, să le facă, trebuie să înțeleagă, mai întâi de toate, importanța vaccinării anti-HPV.
Cu 12 ani în urmă, când fetele mele erau încă prea mici pentru a fi vaccinate, statul român a lansat, mai mult la presiunea părinților – prea puțini, numeric și vocal, din păcate – o campanie de vaccinare împotriva HPV, care s-a dovedit a fi un eșec colosal. Ce a contribuit la asta? Pe de o parte, comunicarea aproape inexistentă și cu totul neconvingătoare a autorităților. Apoi, reticența medicilor de familie și a specialiștilor cu privire la studiile existente atunci despre siguranța și eficiența administrării vaccinurilor Între timp, situația s-a clarificat: „HPV Vaccination is Safe and Effective”, cdc.gov Singurul succes notabil a fost înregistrat de o altă campanie – cea a dezinformării, practicată de anti-vacciniști sau adepți ai teoriilor conspirației.
CITEȘTE ȘI: Minți extremiste: trăsăturile psihologice ce ajută la identificarea persoanelor care s-ar putea radicaliza
Rezultatul? Sute de mii de doze de vaccin aruncate la gunoi. De atunci și până acum, 17.000 de femei au decedat „Programul ratat de vaccinare care a dus la moartea a peste 17.000 de femei din România. Sute de mii de doze, aruncate”: digi24.ro
Între timp, la presiunea societății civile, dublată de susținerea unor deputați USR și a poziției favorabile a ministrului actual al Sănătății, dr. Ioana Mihăilă, o nouă campanie de vaccinare prinde, firav, contur. În sfârșit, cabinetele medicilor de familie au început să se umple cu doze de vaccin anti-HPV, administrate gratuit celor care l-au solicitat de-a lungul anilor, al căror număr a tot crescut. Va schimba această situație statisticile sumbre?
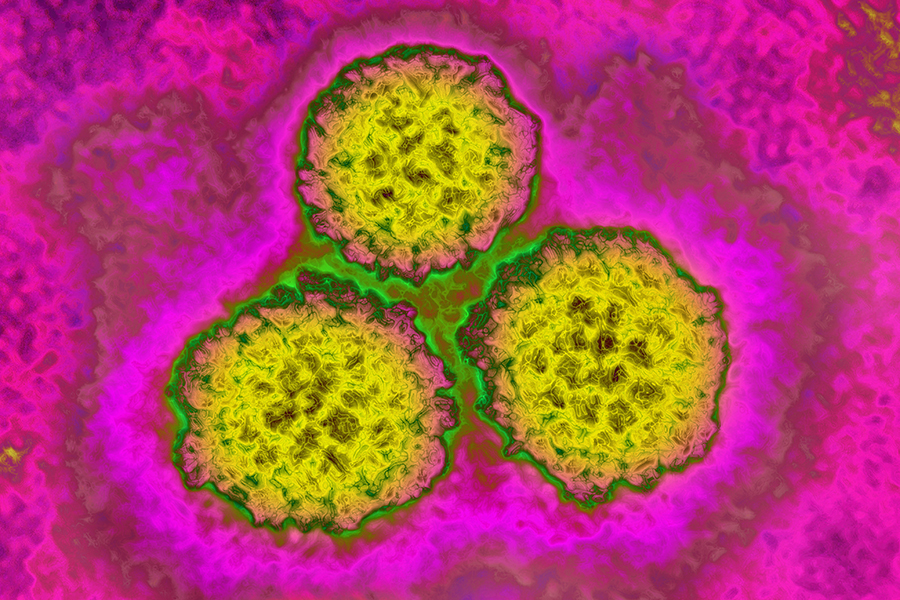
HPV (Papilloma virus), poate determina apariția cancerului cervical. Aici, imagine la microscop. Foto: BSIP/Universal Images Group via Getty Images
HPV – virusul pe care cel mai probabil l-ai avut și tu. Sau încă îl ai
Human Papillomavirus, pe scurt, HPV, este un virus foarte comun. Și inofensiv, „Human papillomavirus (HPV) and cervical cancer”, who.int
Până în prezent, au fost identificate peste 120 de „Common Types of Human Papillomavirus (HPV)”, healthline.com iar majoritatea nu cauzează probleme. Mai mult, infecțiile cu HPV se elimină de obicei fără nicio intervenție, în câteva luni de la contractare. Aproximativ 90% dispar complet din organism în termen de doi ani.
Problema apare la o mică proporție de infecții, cu anumite tipuri de HPV, care pot persista și evolua spre cancer de col uterin.
„Virusurile umane Papilloma sunt virusuri mici care afectează epiteliul, adică straturile de celule care alcătuiesc învelișul pielii. O parte afectează epiteliul cutanat și cauzează veruci genitale (negi), fiind considerate tulpini cu risc scăzut de apariție a unor tumori canceroase”, explică medicul obstetrician Cosmina Murariu. Pe de altă parte, dintre tulpinile cu risc crescut de apariție a unor tumori canceroase, două tipuri, mai exact 16 și 18, sunt responsabile de provocarea a peste 70% dintre cancerele de col uterin. Aproximativ 90% dintre cazurile înregistrate au fost provocate de genotipurile 16, 18, 31, 33, 35, 45, 52 sau 58.
„Este cea mai frecventă infecție virală a tractului reproductiv. Majoritatea femeilor și bărbaților activi sexual vor fi infectați la un moment dat în viața lor, iar unii pot fi infectați în mod repetat”, spune medicul Cosmina Murariu.
De altfel, studiile arată că toate femeile active din punct de vedere sexual sunt vulnerabile în fața unei posibile infecții cu acest virus, iar opt din zece femei vor contracta o tulpină HPV la un moment dat „HPV puts ‘strain’ on sex and dating”, bbc.com
Infecțiile produse de HPV sunt asimptomatice
Cel care a făcut pentru prima oară legătura între HPV și apariția cancerului de col uterin a fost Harald zur Hausen, un specialist german în virusologie care a și primit, în 2008, Pe larg, despre descoperire și cariera lui științifică, aici: nobelprize.org
Ca multe alte boli cu potențial mortal, infecția cu HPV este, într-o primă fază, asimptomatică. De altfel, chiar și când se transformă în cancer de col uterin continuă să nu se manifeste, la început, în vreun fel. Așadar, o persoană care a contractat virusul îl transmite mai departe fără să știe.
„Marea majoritate a infecțiilor cu HPV sunt tranzitorii, aproximativ 90% dintre ele fiind neutralizate în mod natural de sistemul imunitar după doi ani de la infectare”, spune medicul Murariu. „Uneori, însă, infecțiile persistă, iar aceste forme de infecții persistente și repetate cresc riscul apariției cancerului de col uterin. Infecția cu HPV a fost, de altfel, identificată în 99% din toate cazurile de cancer cervical diagnosticate.”
„Însă un cancer de col uterin avansat poate cauza sângerări după actul sexual, sângerări între ciclurile menstruale sau scurgeri vaginale anormale”, continuă ea. În această fază, lucrurile se complică și șansele la supraviețuire scad.
Câteva soluții de prevenție la îndemână
Există însă „European Guidelines for Quality Assurance in Cervical Cancer Screening. Second Edition – Summary Document”, ncbi.nlm.nih.gov simple pentru a evita un scenariu atât de sumbru. Folosirea prezervativului în timpul actului sexual poate diminua riscul infectării cu HPV. Diminua, dar nu elimina, pentru că poate exista contact direct cu zona infectată și, prin urmare, se poate ajunge la infectare.
Testul Babeș-Papanicolau, efectuat periodic, este cel care permite depistarea leziunilor precanceroase și a cancerului de col uterin în stadii incipiente.

Medicul grec George Papanikolaou, cel căruia i s-a atribuit descoperirea testului care depistează infecția cu HPV. Foto: Wikimedia Commons
În 1928, medicul grec Detalii, aici: wikipedia.org a arătat cum cancerul uterin se poate diagnostica printr-un tușeu vaginal, dar importanța descoperirii sale a fost recunoscută doar în 1943, după ce, împreună cu Herbert Traut, a publicat lucrarea „Diagnosis of uterine cancer by the vaginal smear. By George N. Papanicolaou and Herbert F. Traut”, onlinelibrary.wiley.com
Cunoscut internațional ca testul PAP, în România este denumit Babeș-Papanicolau, pentru că medicul român Nepotul savantului Victor Babeș: wikipedia.org a făcut aceeași descoperire independent, în 1927. El și-a dat seama că, dacă sunt recoltate celule din colul uterin al unei femei, iar apoi sunt uscate pe o lamă și colorate, s-ar putea determina prezența celulelor canceroase.
CITEȘTE ȘI: 8 femei de știință remarcabile din România și poveștile lor
Babeș și-a prezentat descoperirile Societății Române de Ginecologie din București la 23 ianuarie 1927. Metoda sa de diagnostic al cancerului a fost publicată într-o revistă medicală franceză, „Rediscoveries in Pathology and Laboratory Medicine”, annclinlabsci.org la 11 aprilie 1928, iar posibilitatea ca George Papanikolaou să fi știut de ea este extrem de redusă.
În completarea testului Babeș-Papanicolau, specialiștii recomandă și testul HPV. „Dacă testul Babeș-Papanicolau permite depistarea leziunilor precanceroase, testul HPV se efectuează pentru a depista infecția cu HPV și pentru a determina genotipul de HPV cu care este infectată pacienta”, spune medicul Cosmina Murariu.
Ghidurile europene recomandă utilizarea testării HPV ca metodă de screening de rutină pentru femeile de peste 35 de ani. În plus, în ultimii ani, s-au efectuat „Efficacy of HPV-based screening for prevention of invasive cervical cancer: follow-up of four European randomised controlled trials”, thelancet.com care au arătat potențialul testelor HPV de a fi utilizate în screening-ul primar al cancerului cervical.

Vaccinul Gardasil disponibil și în România, gratuit, pentru fetele între 12-14 ani, poate preveni și reduce incidența cancerului de col uterin.
Vaccinul anti-HPV, prima opțiune în prevenția cancerului de col uterin
„Cel mai întâlnit semn clinic al unei infecții persistente cu HPV la nivelul colului uterin o reprezintă displaziile cervicale (sau neoplaziile intraepiteliale cervicale-CIN); mai simplu spus, prezența unor celule anormale la nivelul mucoasei colului uterin”, spune dr. Murariu. „În funcție de extinderea masei de celule anormale, aceste displazii sunt clasificate de la CIN-1 (cel mai redus grad) la CIN-3 (displazie severă). Evoluția acestor anomalii celulare până la instalarea cancerului de col uterin poate dura între 10 și 20 de ani”, mai spune medicul. Este motivul pentru care sunt necesare testări periodice, la fiecare 3-5 ani.
Mai există, însă, o soluție de prevenție care poate fi aplicată cu mult înainte de începerea vieții sexuale, iar aceasta este vaccinul anti-HPV. „Există Acestea sunt vaccinul HPV bivalent – protejează împotriva tulpinilor 16 și 18, vaccinul HPV tetravalent – împotriva tulpinilor 6,11,16 și 1812 și vaccinul HPV nonavalent – asigură protecție împotriva genotipurilor 6, 11, 16, 18, 31, 33, 45, 52, 58. care pot preveni apariția leziunilor anogenitale precanceroase și a verucilor genitale”, explică obstetricianul Cosmina Murariu.
„Gardasil 9 offers wider protection against cancers caused by human papillomavirus (HPV)”, ema.europa.eu este inclus în Calendarul Național de Imunizare și este gratuit pentru fetele din grupa de vârstă 11-14 ani, dar și pentru cele care au depășit această vârstă, pentru care părinții sau reprezentanții legali au formulat de-a lungul timpului o cerere prin intermediu medicului de familie.
Cum funcționează acest vaccin? Toate papilomavirusurile prezintă un înveliș, sau o capsidă, formată din proteine L1. Mai multe informații despre acest vaccin, aici: ema.europa.eu conține proteinele L1 purificate pentru nouă tipuri periculoase de HPV, produse printr-o metodă cunoscută sub denumirea de „tehnologia ADN-ului recombinant”. Proteinele sunt grupate în particule asemănătoare virusului (structuri care arată ca HPV, pentru ca organismul să le poată recunoaște ușor). Acestea nu pot cauza infecții sau boala, însă, când vaccinul este administrat unui pacient, sistemul imunitar produce anticorpi împotriva proteinelor L1.
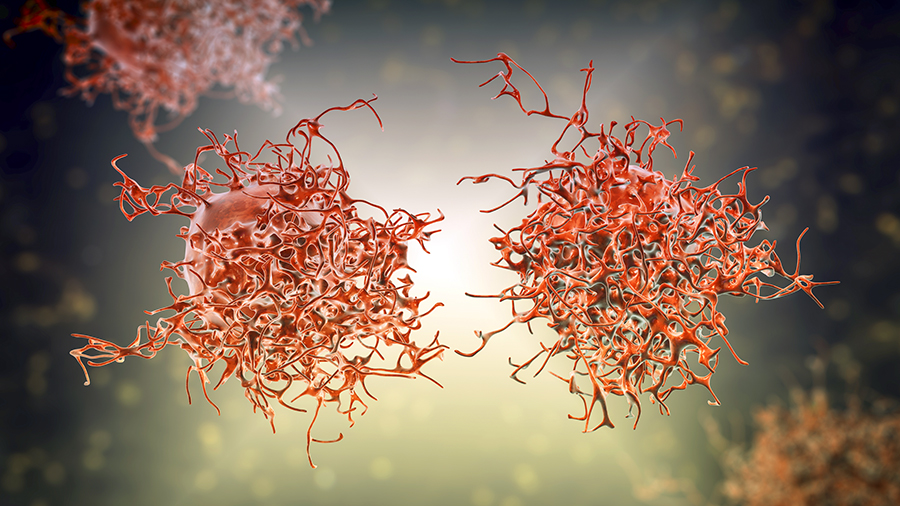
Celulele cancerului de col uterin, ilustrație. Foto: Getty Images.
România, pe primul loc în UE la mortalitatea de cancer cervical
Cancerul de col uterin este al patrulea cel mai întâlnit cancer în rândul femeilor, la nivel mondial. În fiecare an, în lume, „Cervical Cancer Prevalence, Incidence and Mortality in Low and Middle Income Countries: A Systematic Review”, ncbi.nlm.nih.gov
În România, anual, peste 4.000 de femei sunt diagnosticate cu „Human Papillomavirus and Related Diseases Report. Romania”, hpvcentre.net De fapt, din totalul cazurilor diagnosticate în fiecare an în Europa, 7,5% provin din România. Asta înseamnă o incidență de trei ori mai mare decât media la nivelul Uniunii Europene, ceea ce plasează România pe primul loc între țările UE în ceea privește mortalitatea prin cancer de col uterin (14,2 la 100.000 de femei).
Potrivit unui Sursa: insp.gov.ro realizat în septembrie 2016, pe un eșantion reprezentativ rural și urban, la care au participat 515 femei cu vârsta de peste 18 ani, în România, o femeie din zece nu mersese la un control medical de rutină în ultimii zece ani, în timp ce 35% au declarat că au fost mai rar de o dată la trei ani. Același studiu arăta că 11% dintre femeile intervievate nu-și făcuseră niciun set de analize de sânge de rutină în ultimii zece ani și că doar 49% dintre ele își făcuseră analizele de sânge o dată pe an sau mai des.
Ce știu româncele despre cancerul de col uterin? Din studiul citat mai sus, a reieșit că 86% dintre ele au auzit de cancerul de col uterin, dar mai bine de jumătate nu asociază această boală cu infecția persistentă cu virusul HPV, iar una din zece femei consideră falsă informația potrivit căreia cancerul de col uterin este provocat de această infecție.
Mai mult, 68% dintre românce nu au auzit de infecția cu virusul HPV, iar jumătate dintre femeile care au auzit de virusul HPV nu știu sau nu cred că atât femeile cât și bărbații pot fi purtători ai virusului. Doar una din cinci românce află de la medicul de familie sau de la ginecolog despre această afecțiune.
O nouă campanie de vaccinare, rezultate diferite?
Statisticile sună sec, dar în spatele lor se ascund drame de familie și o indiferență inacceptabilă a autorităților care, în ultimii ani, nu au făcut aproape nimic pentru a îmbunătăți situația.
Campania eșuată lamentabil în 2008, despre care aminteam la începutul articolului, a fost reluată în 2009 cu un alt eșec. În 2013, vaccinurile anti-HPV au fost introduse din nou în programul de vaccinare. Au fost colectate atunci în jur de 6.000 de cereri, dar acestea nu și-au găsit în final o rezolvare, pentru că Ministerul Sănătății nu a cumpărat, la momentul respectiv, vaccinul anti-HPV. În 2017, cererile au fost încă o dată colectate.
Abia în 2020 au fost vaccinate fetele ai căror părinți au depus cereri în 2017-2018, a declarat în „Cealaltă campanie de vaccinare, despre care nu vorbește (aproape) nimeni”, hotnews.ro medicul de familie Gindrovel Dumitra, coordonatorul Grupului de Vaccinologie din cadrul Societății Naționale de Medicina Familiei.
Deși campania se adresează, teoretic, fetelor între 11-14 ani (vârsta la care răspunsul imunitar al organismului este cel mai puternic), în prezent sunt vaccinate și cele care au depășit această vârstă, aflate pe lista de așteptare.
Dacă ai un copil eligibil, trebuie să știi că Ministerul Sănătății achiziționează vaccinul HPV pentru imunizarea acestora pe baza solicitărilor părinților sau a reprezentanților legali, care transmit cererile către medicii de familie. A fost soluția la care s-a apelat după ce campaniile anti-vacciniste au blocat ideea că imunizarea să se facă pentru toate adolescentele. Cererile sunt centralizate în ordinea cronologică a datei de înregistrare şi, trimestrial, se solicită Direcţiei de Sănătate Publică numărul de doze de vaccin necesare.
„Ioana Mihăilă: În acest an, am reuşit să bugetăm 40.000 de doze de vaccin anti-HPV”, agerpres.ro a cumpărat până până în prezent 20.000 de doze de vaccin și va mai lua 40.000 pentru a începe vaccinarea fetelor înscrise pe listă în 2019.
Până acum, potrivit centralizării Institutului Național de Sănătate Publică, 28.169 de tinere din „Cealaltă campanie de vaccinare, despre care nu vorbește (aproape) nimeni”, hotnews.ro au fost vaccinate împotriva virusului HPV, în primul an în care campania de vaccinare s-a reluat, după 12 ani de pauză și tot atâția miniștri ai sănătății schimbați.
Soluții de la specialiști
În aprilie, cu ocazia Săptămânii Mondiale a Imunizării, Diana Stoica, deputat USR, membră în Comisia pentru sănătate și familie, a organizat, împreună cu deputatul USR Cătălin Teniță, o „Banii din PNRR vor ajuta România în eradicarea cancerului de col uterin”, usrplus.ro cu privire la imunizarea anti-HPV la care au participat ministrul Sănătății, Ioana Mihăilă, parlamentari de la toate partidele, specialiști din România și din Europa, membri ai organizațiilor civice. „Ne-am dorit ca în cadrul acestei dezbateri să se audă mai mult vocile specialiştilor şi mai puţin cele ale demnitarilor şi politicienilor”, a declarat Diana Stoica pentru Mindcraft Stories. „România este pe primul loc în Uniunea Europeană în ceea ce priveşte incidenţa şi mortalitatea provocată de cancerul de col uterin. Aceste cifre sunt inacceptabile, în contextul în care prin vaccin şi screening, cancerul de col uterin poate fi eradicat. Avem, aşadar, o opţiune prin care ne putem proteja şi trebuie să o facem disponibilă tuturor tinerilor.”
Diana Stoica ne-a mai spus că printre soluţiile identificate de specialiştii prezenţi la dezbatere se numără gratuitatea vaccinului pentru toate grupele de vârstă (costurile sunt prea mari pentru femeile din România), acţiuni de prevenţie (informarea cetăţenilor privind educaţia pentru sănătate, introducerea educației sexuale în şcoli), extinderea vârstei de vaccinare de la 11-14 ani la 11-25 ani, dar și vaccinarea băieţilor, pe modelul altor țări, fiindcă şi ei sunt purtători ai virusului.
În plus, este nevoie de crearea unei platforme de vaccinare similară celei pentru COVID-19, unde părinţii să-şi programeze copiii, iar medicii de familie să programeze pacienţii care vor să fie vaccinaţi. Astfel, şi Ministerul Sănătăţii va şti care este necesarul de doze pentru ţara noastră.
Australia, pe cale să devină prima țară în care cancerul de col va fi eradicat
Între timp, în Australia, statisticile arată „Cervical cancer in Australia statistics”, canceraustralia.gov.au În prezent, aici se înregistrează doar șase cazuri la suta de mii de locuitori pe an – de 60 de ori mai puțin decât România. Dar asta pentru că, de peste 20 de ani, Australia își vaccinează gratuit toată populația feminină. Iar, până în 2035, australienii și-au propus să elimine complet „Australia set to eliminate cervical cancer by 2035”, cancer.org.au
CITEȘTE ȘI: „Vine vara, bine-mi pare/ O să mă prăjesc la soare!” Bronz vs sănătate
Nu e singurul exemplu pozitiv. În Danemarca, pentru femeile născute în intervalul 1989-1999 care au fost vaccinate, a fost observată o „HPV vaccine effective for Danish women”, sciencenordic.com cu 60% a leziunilor precanceroase, în comparație cu femeile care nu au avut acces la vaccin.
Și în alte țări se caută soluții pentru eradicarea cancerului de col uterin. Din 2018, Marea Britanie a extins vaccinarea anti-HPV și la „HPV vaccine to be given to boys in England”, www.gov.uk după ce aproape toată populația feminină cu vârsta până în 25 de ani a fost deja vaccinată în această țară. Persoanele de gen masculin pot fi purtători, așa că își infectează partenerele, dar se pot îmbolnăvi ei înșiși de cancer penian, testicular și scrotal.
Cât privește diversele „Addressing HPV vaccine myths: practical information for healthcare providers”, ncbi.nlm.nih.gov care circulă în spațiul public în ceea ce privește vaccinarea anti-HPV – tulburări hormonale, menopauză precoce, scăderea imunității, infertilitate etc. –, acestea nu au fost dovedite științific și sunt pure speculații. „Ceea ce este dovedit științific este faptul că „There’s A Vaccine That May Help Decrease Rates Of Cancer. But Not Enough People Are Getting It”, forbes.com incidența bolii”, mai spune specialistul Cosmina Murariu.
Vaccinurile anti-HPV și anti-COVID 19 pot fi administrate concomitent
Această informație mi-a fost de un real ajutor, pentru că una dintre fetele mele a fost deja imunizată cu vaccinul împotriva coronavirusului, iar cea de-a doua urma să primească serul Pfizer în curând. Opinia medicului de familie, potrivit căruia ar trebui să existe o pauză de câteva luni între cele două vaccinuri (anti-HPV și anti-COVID 19) nu mi-a răspuns complet la întrebări, așa că un „Poziția Societății de Obstetrică și Ginecologie din România (SOGR) și a Societății Naționale de Medicina Familiei (SNFM) față de vaccinarea nti-COVID-19 și anti-HPV”, snmf.ro apărut pe 15 iunie a fost mai mult decât binevenit. Societatea de Obstetrică și Ginecologie din România și Societatea Națională de Medicina Familiei recomandă părinților fetelor din grupa de vârstă 11-14 să depună în continuare cerere la medicul de familie pentru vaccinul anti-HPV. De asemenea, recomandă părinților copiilor peste 12 ani să îi vaccineze pe aceștia anti-COVID-19.
CITEȘTE ȘI: Sindromul inflamator multisistemic post-COVID, boala gravă care a afectat peste 80 de copii din România
În comunicat, se arată că Agenția Europeană a Medicamentului (EMA) a recomandat coborârea limitei inferioare de vârstă la care poate fi administrat la 12 ani, pentru vaccinul anti-COVID-19 produs de firma Pfizer (Comirnaty). Astfel, devine plauzibilă situația în care ambele vaccinuri, vaccinul anti-COVID-19 și vaccinul anti-HPV 9-valent, ambele aflate în Calendarul Național de Vaccinare, să fie administrate la distanțe mici de timp.
La nivel internațional, după actualizarea recomandărilor „Clinical Care Considerations for COVID-19 Vaccination”, cdc.gov este acceptat faptul ca că nu există date care să contraindice administrarea concomitentă a celor două vaccinuri.
„Societatea de Obstetrică și Ginecologie din România și Societatea Națională de Medicina Familiei recomandă medicilor să NU contraindice administrarea simultană sau la orice interval de timp a vaccinurilor anti-HPV și anti-COVID-19, în cazul în care apare această oportunitate, copiilor, adolescenților sau adulților”, spune comunicatul.
Prea puține inițiative la noi în țară
Una peste alta, începe să se vorbească mai mult despre vaccinarea anti-HPV în România. Iar dezbaterile, fie ele publice sau private, generează acțiuni concrete. De exemplu, Primăria Sectorului 2, în parteneriat cu Institutul Oncologic București, a deschis pe 14 iunie o unitate mobilă de testare gratuită Babeș-Papanicolau pentru depistarea cancerului uterin la Complexul Pantelimon nr. 301. Acțiunea, care se încheie pe 19 iunie, vine în sprijinul femeilor defavorizate (inclusiv al celor fără asigurare medicală), cu vârsta între 25-64 ani, care nu au fost testate în ultimii cinci ani prin programe naționale de screening. Nu este nevoie decât de cartea de identitate.
Testarea PAP este gratuită, în mod obișnuit, doar pentru acele femei care au asigurare medicală și poate fi efectuată, în urma unei trimiteri din partea medicului de familie, către un specialist care are contract cu o casă de sănătate.
OMS își propune eradicarea cancerului de col uterin până în 2030
În timp ce statisticile din România indică foarte clar falimentul programelor de prevenție naționale, la nivel mondial, mortalitatea privind cancerul de col uterin a scăzut, „World Health Assembly adopts global strategy to accelerate cervical cancer elimination”, who.int cu peste 30% în ultimii 30 de ani, ca urmare a unor măsuri coerente, consecvente și comprehensive.
Vaccinarea a nouă din zece fete cu vârsta sub 15 ani împotriva cancerului de col uterin, depistarea şi tratamentele mai eficiente împotriva acestuia ar putea reduce infecţiile cu 40% şi salva 5 milioane de vieţi până în 2050, se mai arată în raportul OMS.
Obiectivul strategiei globale a OMS e ambițios și își propune ca 90% dintre fete să fie vaccinate complet cu vaccinul HPV până la vârsta de 15 ani, 70% dintre femei să fie supuse unui test de înaltă performanță până la 35 de ani și din nou până la vârsta de 45 de ani și 90% dintre femeile identificate cu boli de col uterin să primească tratament.
Între timp, cele două campanii de vaccinare destinate adolescenților și desfășurate concomitent și (deocamdată) gratuit la noi, cea anti-COVID-19 și cea anti-HPV, se derulează cu viteza melcilor care pot fi zăriți pe-afară în urma ploilor din ultimele luni. Depinde doar de voința politicienilor ca eficiența acestor campanii să fie comparată pe viitor nu cu viteza de deplasare a melcilor, ci cu numărul lor. Poate că pe viitor, se vor găsi, totuși, resursele pentru a convinge oamenii că vaccinurile salvează vieți.





